Comprender a claridade da imaxe na imaxe dental dixital
Que é a claridade da imaxe e por que é importante na imaxe de diagnóstico
O papel da resolución da imaxe no diagnóstico clínico
Na imaxe dental dixital, a claridade non é un luxo, senón un imperativo clínico. A alta resolución da imaxe permite aos profesionais discernir características anatómicas diminutas, como lesións cariadas incipientes, perda ósea periodontal ou estruturas endodónticas finas. Unha imaxe con valor diagnóstico depende da capacidade de diferenciar entre tons de gris sutilmente variables. Sen unha resolución axeitada, a patoloxía pode ocultarse á vista de todos.
Como afecta o desenfoque á precisión e á interpretación das radiografías dentais
A borrosidade actúa como un veo sobre os datos críticos. Oculta os bordos, embota o contraste e confunde a delineación anatómica. Esta degradación da nitidez pode levar á ambigüidade diagnóstica, obrigando aos médicos a confiar na inferencia en lugar da observación. As inexactitudes neste caso poden dar lugar a un tratamento excesivo ou a unha patoloxía pasada por alto, o que resulta custoso en diferentes sentidos.
Por que a claridade se volve máis crítica na imaxe intraoral e de pequenas estruturas
Canto menor sexa o campo, maior será a esixencia de precisión visual. As imaxes intraorais, especialmente en diagnósticos pediátricos, endodónticos e anteriores, requiren detalles excepcionais. Unha desviación de mesmo medio milímetro pode significar a diferenza entre un ápice radicular san e un absceso periapical non detectado. Para as imaxes de estruturas pequenas, a claridade non é opcional, é fundamental.
Que ocorre cos raios X de baixa dose
A compensación entre a dose de radiación e a calidade da imaxe
Os profesionais da odontoloxía enfróntanse a un acto de equilibrio continuo: minimizar a exposición á radiación e maximizar o rendemento diagnóstico. Deste acto de equilibrio xurdiron os protocolos de dose baixa, co obxectivo de cumprir os principios ALARA ("As Low As Reasonably Achievable") e, ao mesmo tempo, ofrecer imaxes utilizables. Non obstante, isto ten un prezo.
Ideas erróneas comúns sobre a seguridade radiolóxica fronte ao rendemento da imaxe
Existe a suposición predominante de que calquera redución da dose é inherentemente boa. Mais unha minimización extrema pode prexudicar a eficacia do diagnóstico. Unha imaxe subexposta pode ser máis perigosa que unha dose lixeiramente maior: pode pasar por alto unha patoloxía temperá, o que leva a un atraso no tratamento ou á progresión da enfermidade.
Presións regulamentarias e de seguridade do paciente para reducir a exposición
Coa crecente concienciación sobre os riscos da radiación, tanto os organismos reguladores como os pacientes están a impulsar a redución da exposición. Isto impulsou a demanda de sistemas de baixas doses, a miúdo sen unha comprensión paralela das consecuencias técnicas. O resultado é unha presión crecente sobre os sistemas de imaxe para facer máis con menos, o que a miúdo expón os límites do sistema.
Como a configuración de dose baixa afecta o rendemento do sensor
A ciencia da relación sinal-ruído (SNR) na radiografía dixital
A relación sinal-ruído é fundamental para a calidade da imaxe. En escenarios de doses baixas, o número de fotóns de raios X que chegan ao sensor diminúe. Menos fotóns tradúcense nunha menor intensidade do sinal, mentres que o ruído electrónico permanece constante. O resultado é unha relación sinal-ruído (SNR) comprometida, que se manifesta como borrosidade ou unha textura granulada, semellante á neve, na imaxe.
Como menos fotóns significan menos datos para a construción de imaxes
A creación de imaxes é un proceso baseado en datos. Ao capturar menos fotóns, o procesador de imaxes ten menos información bruta para construír unha saída visual coherente. Isto obriga ao software a interpolar, suavizar ou extrapolar, técnicas que inherentemente dilúen a nitidez da imaxe e poden introducir artefactos.
Síntomas clínicos de subexposición: desenfoque, granularidade e patoloxía pasada por alto
A subexposición non sempre é evidente para o ollo inexperto, pero os seus signos están alí: marxes borrosas, contraste desigual, texturas irregulares e puntos cegos diagnósticos. Nos peores casos, as caries temperás, as fracturas radiculares ou os cambios no óso marxinal poden pasar desapercibidos ata que se agravan e son máis difíciles de tratar.
Non todos os sensores son iguais
Como varían o rango dinámico e a sensibilidade entre os tipos de sensores
O rango dinámico (a capacidade do sensor para capturar simultaneamente rexións escuras e brillantes) é crucial cando a dispoñibilidade de fotóns é baixa. Os sensores de maior sensibilidade preservan o contraste e os detalles da imaxe mesmo con exposicións subóptimas. Os sensores CMOS con arquitectura de píxeles avanzada agora achéganse a rangos dinámicos que antes eran exclusivos dos CCD, pero non todas as unidades CMOS están construídas iguais.
Por que algúns sensores manexan as doses baixas mellor que outros
O factor diferenciador adoita residir na eficiencia cuántica: a eficacia coa que un sensor converte os fotóns entrantes nun sinal eléctrico utilizable. Os sensores con maior eficiencia e menor ruído intrínseco preservan a claridade mesmo en doses baixas. Os algoritmos de procesamento de imaxes e as tecnoloxías de redución de ruído patentadas tamén lles dan vantaxe a algúns modelos, especialmente en escenarios complexos.
O papel do tamaño do sensor e a arquitectura dos píxeles
Como o tamaño e a disposición dos píxeles afectan á resolución espacial
Os píxeles máis pequenos capturan detalles máis finos, pero tamén recollen menos fotóns por unidade de área, o que aumenta o nivel de ruído en condicións de dose baixa. Os píxeles máis grandes melloran a sensibilidade pero reducen a resolución. O sensor ideal consegue un equilibrio entre o tamaño do píxel e a xeometría do deseño, a miúdo usando microlentes ou factores de recheo mellorados para optimizar a captura de fotóns.
OOs nosos sensores están deseñados para lograr este equilibrio con precisión.Cun tamaño de píxel optimizado de18,5 μm, proporcionan alta sensibilidade e resolución espacial fina, o que garante imaxes nítidas mesmo con configuracións de radiación reducidas. Combinadas con configuracións de sensores personalizadas como1600 × 1200,1920 × 1440, e1888 × 1402, esta arquitectura admite diagnósticos precisos nunha variedade de casos de uso clínico sen comprometer a calidade da imaxe en doses baixas.
Que significan realmente as diferenzas de "nivel micrónico" para os profesionais
Resulta tentador descartar unha diferenza de 1 a 2 micras como insignificante. Non obstante, nun contexto diagnóstico, estes pequenos incrementos poden definir a fronteira entre observar unha microfisura e pasala por alto por completo. Os refinamentos a escala micrónica adoitan traducirse nunha precisión clínica significativa, especialmente na planificación restauradora e nas avaliacións de condutos radiculares.
A influencia oculta do ruído interno e a eficiencia da conversión
Mesmo cun tamaño de píxel óptimo, o ruído eléctrico interno pode sabotear a claridade. Unha conversión analóxico-dixital (ADC) deficiente, o ruído térmico ou un blindaxe subóptimo poden degradar a imaxe final. É posible que a ficha técnica dun sensor non enumere estes factores, pero no uso real fanse evidentes rapidamente.
Cando o desenfoque non se trata só de dose
Mala calibración, equipamento antigo e outras dificultades técnicas
Os sensores degrádanse co tempo, igual que calquera outra peza tecnolóxica. O desgaste, a exposición á humidade ou os ciclos de esterilización repetidos poden alterar a capacidade de resposta dun sensor. Ademais, as discrepancias de firmware ou os controladores desactualizados poden prexudicar o rendemento. A calibración rutineira é esencial para manter unha claridade consistente e eliminar o borrosidade non relacionada coa dose.
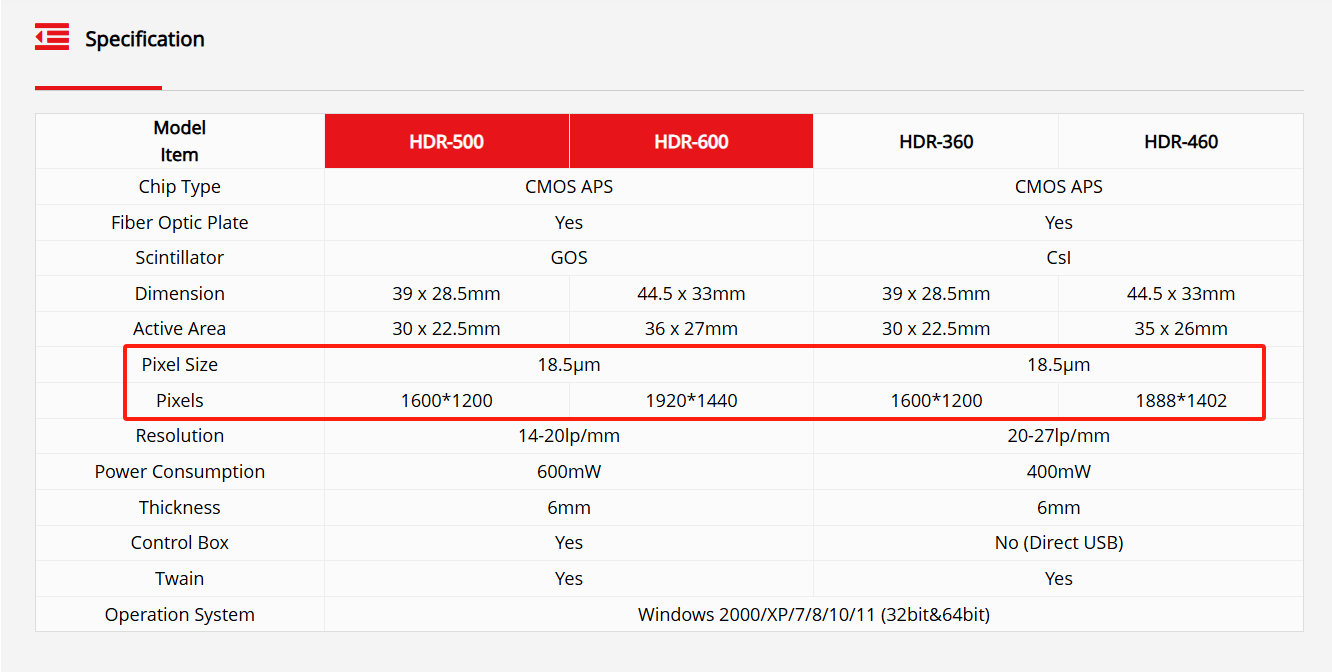
Para abordar estes desafíos a longo prazo, os nosos sensores están equipados cunha placa de fibra óptica (FOP) integrada, que actúa como unha barreira protectora contra a radiación residual de raios X.Ao filtrar os raios de alta enerxía que normalmente contribúen ao desgaste interno do sensor, a FOP non só reduce os danos relacionados coa radiación, senón que tamén prolonga significativamente a vida útil do dispositivo, o que axuda a manter a claridade e a fiabilidade ao longo do tempo.
Importancia da calibración regular dos sensores e das actualizacións de software
A calibración aliña a resposta do sensor cos niveis de exposición reais. Sen ela, mesmo un sensor ben feito pode ter un rendemento inferior. Do mesmo xeito, o software de imaxe evoluciona para interpretar mellor os sinais do sensor e corrixir o ruído. Descoidar as actualizacións pode significar depender de protocolos de procesamento desactualizados, o que reduce as capacidades dun sensor moderno.
Descoidos comúns de mantemento que poden reducir a claridade da imaxe
As lentes sucias, os sensores almacenados incorrectamente e os cables sen blindaxe poden introducir artefactos evitables. Mesmo as dobras dos cables poden afectar á transmisión de datos, degradando sutilmente a saída da imaxe. As inspeccións rutineiras e os protocolos básicos de hixiene poden contribuír en gran medida a protexer a integridade do diagnóstico.
Posicionamento, movemento e erro humano
O impacto do movemento do paciente na claridade en doses baixas
Mesmo pequenos cambios durante a exposición poden difuminar os detalles finos. En doses baixas, onde a adquisición de imaxes é máis sensible á perda de sinal, a marxe de erro redúcese drasticamente. Os pacientes pediátricos e xeriátricos son particularmente propensos ao movemento, o que require precaucións adicionais.
Técnica do operador: como a colocación do sensor afecta á fidelidade da imaxe
A angulación, a presión e a posición do sensor inflúen na xeometría da imaxe. Un sensor mal aliñado pode causar distorsión, alongamento ou sombreado, efectos que se acentúan con configuracións de dose baixa. A técnica experimentada segue a ser unha contramedida clave para as limitacións das doses baixas.
Consellos para minimizar as causas do desenfoque baseadas no usuario
Empregar bloqueos de mordida para estabilizar a posición. Ofrecer tranquilidade verbal e indicacións respiratorias ao paciente para reducir o movemento. Confirmar que a configuración do software coincida co sensor que se está a usar. Estas intervencións sinxelas poden mellorar drasticamente a consistencia da imaxe, especialmente en consultas de alto volume.
Escolla das ferramentas axeitadas para o traballo
Que buscar nun sensor deseñado para un rendemento en doses baixas
Unha alta sensibilidade, unha arquitectura de baixo ruído e un procesamento de sinal robusto deberían encabezar a lista. Ademais das especificacións, busca mostras de imaxes do mundo real en varios niveis de exposición. Os modelos avanzados incorporan algoritmos intelixentes que se adaptan en tempo real aos cambios de exposición, optimizando a claridade automaticamente.
Os sensores cun amplo rango dinámico son especialmente vantaxosos.Esta capacidade permite que o sistema manexe exposicións tanto a doses baixas como altas cunha calidade de imaxe consistente, minimizando a posibilidade de repeticións e reducindo a fricción no fluxo de traballo clínico. Ao adaptarse a condicións de disparo variables, estes sensores axudan a garantir imaxes de alta resolución e útiles para o diagnóstico, independentemente da configuración da dose.
O amplo rango dinámico do sensor Handy Medical permite imaxes nítidas de forma consistente tanto en doses baixas como altas, o que axuda ás clínicas a reducir o desperdicio de película e aumentar a precisión do diagnóstico.
Estudos de caso ou imaxes de proba: como avaliar o rendemento dos sensores en contornas reais
Antes de investir, solicite imaxes de proba tomadas con configuracións de dose reducidas. Compare a resolución en áreas difíciles de capturar: ápices, espazos interproximais ou a zona molar mandibular. Un bo sensor debe manter a fidelidade en escenarios variables, non só en entornos de proba ideais.
Equilibrio entre a redución da dose e a confianza diagnóstica
Cando paga a pena usar a dose estándar en lugar dos modos de dose ultrabaixa
Algúns casos esixen precisión por riba da prudencia. As avaliacións precirúrxicas, os diagnósticos endodónticos ou as sospeitas de fracturas adoitan xustificar a obtención de imaxes con doses estándar. Impulsar protocolos ultrabaixos de forma universal pode comprometer a atención ao paciente. A estratexia de dosificación debe ser contextual, non dogmática.
Como adaptar a configuración da dose aos perfís dos pacientes e aos escenarios clínicos
Utilice a idade, a anatomía e o propósito clínico como guías. Unha revisión rutineira nun adulto san pode tolerar unha dose máis baixa; un neno sintomático con molares en erupción pode que non. A personalización dinámica da dose (apoiada en protocolos preestablecidos) é cada vez máis común nas prácticas modernas.
Educar aos pacientes: comunicar profesionalmente o equilibrio entre seguridade e claridade
Os pacientes adoitan equiparar "menos radiación" a unha mellor atención. Os médicos deben reformular a conversa: "Minimizamos a exposición, pero priorizamos un diagnóstico preciso". As explicacións transparentes e sen xerga fomentan a confianza e a comprensión, especialmente cando se opta por imaxes de maior dose é o camiño máis seguro.
Optimizando a súa práctica para a próxima xeración de imaxes
Actualización de protocolos para obter mellores resultados con doses baixas
A imaxe moderna require protocolos modernos. Audite regularmente os resultados das imaxes, calibre as máquinas e actualice as pautas de exposición para que se axusten ás capacidades en evolución do seu equipo. O perfeccionamento continuo garante que os pacientes se beneficien tanto da seguridade como da precisión.
Formación do persoal e educación dos pacientes como vantaxes estratéxicas
A tecnoloxía só é tan boa como o seu operador. Invista en formación continua e técnica para o seu equipo. Un persoal seguro e informado non só ofrece mellores imaxes, senón que tamén crea confianza nos pacientes e reduce as repeticións.
Investir na lonxevidade: como preparar o teu fluxo de traballo de diagnóstico para o futuro
A medida que os sistemas de imaxe evolucionan, tamén debería facelo a súa infraestrutura. Escolla software escalable, hardware modular e provedores con follas de ruta claras para a innovación. Prepararse para o futuro non se trata de perseguir tendencias, senón de tomar decisións deliberadas e informadas que manteñan a claridade, o cumprimento e a excelencia clínica.
Data de publicación: 09 de maio de 2025